Tecnologia 4.0 – innovazione da Orthodontic Center Valtarese
13 Maggio 2024
Allineatori trasparenti: alta tecnologia per un sorriso perfetto
7 Novembre 2025Parodontite e diabete: cause, sintomi e prevenzione della piorrea
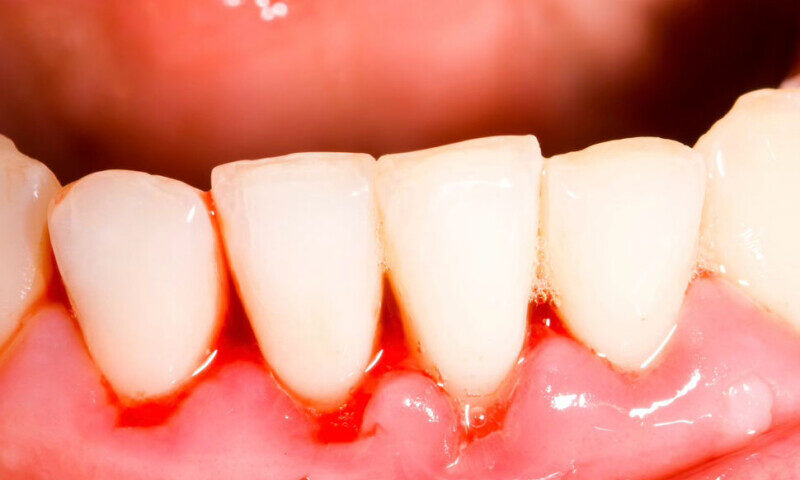
Cos’è la malattia paradontale?
Scopri il legame tra parodontite e diabete: sintomi, cause e rimedi efficaci per prevenire e curare l’infiammazione gengivale legata al diabete.
Parodontite e diabete: cos’è la malattia paradontale?
La perdita dei denti è spesso dovuta a una patologia chiamata malattia parodontale. Un tempo era conosciuta come “piorrea” ed era molto diffusa, motivo per cui molti dei nostri nonni portavano la dentiera.
E’ una malattia tuttora presente, per questo è importante conoscerla per evitarla e per curarla.
Si tratta di una malattia infiammatoria cronica dei tessuti a sostegno dei denti, detti parodonto, che includono la gengiva, l’osso alveolare che circonda la radice del dente, il legamento parodontale che collega il dente all’osso e il cemento radicolare, ovvero lo stato esterno della radice del dente.
Le cause della malattia
La causa più comune è l’accumulo di placca batterica sui denti e sotto il margine gengivale.
Se la placca non viene rimossa con una buona igiene orale, si indurisce diventando tartaro, favorendo l’infiammazione dei tessuti.
Altri fattori di rischio sono la scarsa igiene orale, il fumo, lo stress, ma interviene anche una certa predisposizione genetica o altre patologie.
La parodontite infatti non è solo un problema locale del cavo orale: sempre più evidenze scientifiche mostrano che questa condizione infiammatoria cronica può avere ripercussioni sull’intero organismo. Tra le correlazioni più significative vi è quella con il diabete, una malattia metabolica che, a sua volta, può influenzare la salute dei tessuti gengivali.
Cos’è il diabete e perchè parlare di parodontite e diabete?
Il diabete mellito è una patologia metabolica caratterizzata da un aumento cronico dei livelli di glucosio nel sangue. Questa condizione non solo influisce sul metabolismo generale dell’organismo, ma ha anche importanti ripercussioni sulla salute orale, in particolare sui tessuti di supporto del dente, cioè il parodonto.
Come parodontite e diabete sono relazionati?
Parodontite e diabete sono strettamente collegati: ognuna delle due condizioni può influenzare e peggiorare l’altra.
Le persone con diabete, specialmente se mal controllato, hanno maggiore rischio e gravità di parodontite.
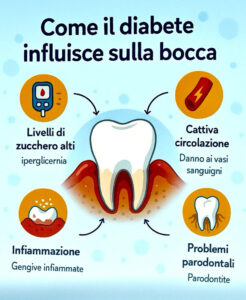
Questo avviene per vari motivi: l’iperglicemia danneggia i capillari gengivali e quindi la peggiore circolazione sanguigna provoca una minore capacità di difesa dei tessuti dall’infiammazione. Anche la ridotta risposta immunitaria dei soggetti diabetici porta a una maggiore suscettibilità alle infezioni batteriche. I tessuti gengivali e ossei guariscono quindi con più difficoltà.
Risultato: il diabete non controllato favorisce gengiviti e paradontiti più gravi, che tendono a progredire più rapidamente.
Anche la parodontite può peggiorare il controllo glicemico: innanzitutto si tratta di una malattia infiammatoria cronica che rilascia citochine nel sangue: queste sostanze aumentano la resistenza all’insulina e rendono più difficile mantenere la glicemia stabile.
Inoltre, l’infezione parodontale può aumentare i livelli sistemici di infiammazione, peggiorando la sensibilità insulinica.
Risultato: la parodontite può alzare i livelli di glicemia e rendere più difficile il controllo del diabete.
La relazione circolare tra parodontite e diabete è ben spiegata in questo video dal Dott. Gavino Cattina del centro Medis, che rivolge la sua attività, già dai primi anni ’90, alla parodontologia.
Il diabete non controllato aumenta il rischio e la gravità della malattia paradontale, mentre quest’ultima se non curata peggiora il controllo glicemico e complica il diabete.
Quali sono i sintomi della malattia paradontale?
Sanguinamento delle gengive, dolore, infiammazione, a volte ascessi e, nei casi più gravi, mobilità degli elementi dentali, con conseguenze serie come la loro perdita.
Le fasi della malattia paradontale
La fase iniziale della malattia ancora reversibile è la gengivite: l’infiammazione è limitata alle gengive. I sintomi sono gengive rosse e gonfie che sanguinano durante lo spazzolamento. In questa fase l’infiammazione, se trattata con una corretta igiene orale e con sedute di pulizia professionale, può guarire completamente.
Se non trattata tempestivamente la malattia può degenerare in parodontite, una fase più avanzata e complicata da curare: l’infiammazione infatti si estende in profondità, danneggiando l’osso e i legamenti che sostengono i denti. Si formano delle tasche parodontali, ovvero degli spazi tra dente e gengiva dove i batteri proliferano, alimentando l’infiammazione. Col tempo l’osso si riassorbe, i denti diventano mobili e si rischia la loro perdita.
Quando la malattia è in uno stadio troppo avanzato, il dentista non può far altro che estrarre gli elementi dentali colpiti da malattia paradontale.
Come viene diagnosticata la paradontite?
La diagnosi della parodontite avviene tramite un sondaggio: il dentista utilizza una sonda parodontale per misurare la profondità delle tasche gengivali, valutando la presenza di sanguinamento. Le radiografie invece aiutano a identificare la perdita ossea associata alla malattia.
Come trattare la malattia parodontale?
Nello stadio iniziale la malattia può essere trattata con sedute di pulizia professionale e di scaling, che rimuovono efficacemente placca e tartaro e sfiammano le gengive.
Il courettage e la levigatura radicolare provvedono invece alla pulizia profonda, agendo anche sotto la gengiva.
Nei casi più gravi, quando la malattia ha raggiunto uno stadio avanzato, si può procedere con la chirurgia, per ridurre le tasche paradontali e rigenerare l’osso.
L’importanza della prevenzione
E’ importante prevenire la malattia paradontale facendo un corretto uso dello spazzolino da denti, degli scovolini o del filo interdentale, e poi rivolgendovi al vostro dentista e igienista in modo regolare per eliminare il tartaro, che è il fattore eziologico principale per la malattia parodontale.
Prenota una visita parodontale preventiva presso ORTHODONTIC CENTER VALTARESE.
Scopri il legame tra parodontite e diabete: sintomi, cause e rimedi efficaci per prevenire e curare l’infiammazione gengivale legata al diabete.
Parodontite e diabete: cos’è la malattia paradontale?
La perdita dei denti è spesso dovuta a una patologia chiamata malattia parodontale. Un tempo era conosciuta come “piorrea” ed era molto diffusa, motivo per cui molti dei nostri nonni portavano la dentiera.
E’ una malattia tuttora presente, per questo è importante conoscerla per evitarla e per curarla.
Si tratta di una malattia infiammatoria cronica dei tessuti a sostegno dei denti, detti parodonto, che includono la gengiva, l’osso alveolare che circonda la radice del dente, il legamento parodontale che collega il dente all’osso e il cemento radicolare, ovvero lo stato esterno della radice del dente.
Le cause della malattia
La causa più comune è l’accumulo di placca batterica sui denti e sotto il margine gengivale.
Se la placca non viene rimossa con una buona igiene orale, si indurisce diventando tartaro, favorendo l’infiammazione dei tessuti.
Altri fattori di rischio sono la scarsa igiene orale, il fumo, lo stress, ma interviene anche una certa predisposizione genetica o altre patologie.
La parodontite infatti non è solo un problema locale del cavo orale: sempre più evidenze scientifiche mostrano che questa condizione infiammatoria cronica può avere ripercussioni sull’intero organismo. Tra le correlazioni più significative vi è quella con il diabete, una malattia metabolica che, a sua volta, può influenzare la salute dei tessuti gengivali.
Cos’è il diabete e perchè parlare di parodontite e diabete?
Il diabete mellito è una patologia metabolica caratterizzata da un aumento cronico dei livelli di glucosio nel sangue. Questa condizione non solo influisce sul metabolismo generale dell’organismo, ma ha anche importanti ripercussioni sulla salute orale, in particolare sui tessuti di supporto del dente, cioè il parodonto.
Come parodontite e diabete sono relazionati?
Parodontite e diabete sono strettamente collegati: ognuna delle due condizioni può influenzare e peggiorare l’altra.
Le persone con diabete, specialmente se mal controllato, hanno maggiore rischio e gravità di parodontite.

Questo avviene per vari motivi: l’iperglicemia danneggia i capillari gengivali e quindi la peggiore circolazione sanguigna provoca una minore capacità di difesa dei tessuti dall’infiammazione. Anche la ridotta risposta immunitaria dei soggetti diabetici porta a una maggiore suscettibilità alle infezioni batteriche. I tessuti gengivali e ossei guariscono quindi con più difficoltà.
Risultato: il diabete non controllato favorisce gengiviti e paradontiti più gravi, che tendono a progredire più rapidamente.
Anche la parodontite può peggiorare il controllo glicemico: innanzitutto si tratta di una malattia infiammatoria cronica che rilascia citochine nel sangue: queste sostanze aumentano la resistenza all’insulina e rendono più difficile mantenere la glicemia stabile.
Inoltre, l’infezione parodontale può aumentare i livelli sistemici di infiammazione, peggiorando la sensibilità insulinica.
Risultato: la parodontite può alzare i livelli di glicemia e rendere più difficile il controllo del diabete.
La relazione circolare tra parodontite e diabete è ben spiegata in questo video dal Dott. Gavino Cattina del centro Medis, che rivolge la sua attività, già dai primi anni ’90, alla parodontologia.
Il diabete non controllato aumenta il rischio e la gravità della malattia paradontale, mentre quest’ultima se non curata peggiora il controllo glicemico e complica il diabete.
Quali sono i sintomi della malattia paradontale?
Sanguinamento delle gengive, dolore, infiammazione, a volte ascessi e, nei casi più gravi, mobilità degli elementi dentali, con conseguenze serie come la loro perdita.
Le fasi della malattia paradontale
La fase iniziale della malattia ancora reversibile è la gengivite: l’infiammazione è limitata alle gengive. I sintomi sono gengive rosse e gonfie che sanguinano durante lo spazzolamento. In questa fase l’infiammazione, se trattata con una corretta igiene orale e con sedute di pulizia professionale, può guarire completamente.
Se non trattata tempestivamente la malattia può degenerare in parodontite, una fase più avanzata e complicata da curare: l’infiammazione infatti si estende in profondità, danneggiando l’osso e i legamenti che sostengono i denti. Si formano delle tasche parodontali, ovvero degli spazi tra dente e gengiva dove i batteri proliferano, alimentando l’infiammazione. Col tempo l’osso si riassorbe, i denti diventano mobili e si rischia la loro perdita.
Quando la malattia è in uno stadio troppo avanzato, il dentista non può far altro che estrarre gli elementi dentali colpiti da malattia paradontale.
Come viene diagnosticata la paradontite?
La diagnosi della parodontite avviene tramite un sondaggio: il dentista utilizza una sonda parodontale per misurare la profondità delle tasche gengivali, valutando la presenza di sanguinamento. Le radiografie invece aiutano a identificare la perdita ossea associata alla malattia.
Come trattare la malattia parodontale?
Nello stadio iniziale la malattia può essere trattata con sedute di pulizia professionale e di scaling, che rimuovono efficacemente placca e tartaro e sfiammano le gengive.
Il courettage e la levigatura radicolare provvedono invece alla pulizia profonda, agendo anche sotto la gengiva.
Nei casi più gravi, quando la malattia ha raggiunto uno stadio avanzato, si può procedere con la chirurgia, per ridurre le tasche paradontali e rigenerare l’osso.
L’importanza della prevenzione
E’ importante prevenire la malattia paradontale facendo un corretto uso dello spazzolino da denti, degli scovolini o del filo interdentale, e poi rivolgendovi al vostro dentista e igienista in modo regolare per eliminare il tartaro, che è il fattore eziologico principale per la malattia parodontale.